Диабетический макулярный отек
Общая информация
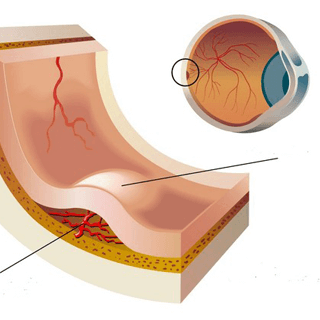
Диабетический макулярный отек развивается у пациентов с сахарным диабетом, у которых заболевание протекает в субкомпенсированной и декомпенсированной форме. Для этого состояния характерно накопление жидкости в нейроэпителии сетчатки с формированием полостей, что со временем приводит к снижению остроты зрения, искажению линий и появлению пятен перед глазами.
Лечением диабетического макулярного отека занимается врач-офтальмолог.
Примерно у каждого третьего пациента, страдающего сахарным диабетом, выявляется поражение сосудов сетчатой оболочки глаза. Такое состояние называется диабетической ретинопатией. И у примерно 30% пациентов с поражением сетчатки развивается отек макулы. Любая из стадий вовлечения сетчатки может сопровождаться развитием диабетического макулярного отека, представляющего собой опасное осложнение. Развитие отека связано с тем, что жидкость из сосудов выходит во внеклеточное пространство. Предрасполагает к этому появление микропор в капиллярах.
Зрение начинает снижаться, когда отек затрагивает центральную зону сетчатки – так называемое желтое пятно (макула). Начальные стадии могут протекать совершенно бессимптомно. Поэтому так важно пациентам с сахарным диабетом проходить ежегодный скрининг у офтальмолога, даже несмотря на то, что зрение остается сохранным.
Виды
В офтальмологии выделяют 3 вида диабетического отека макулы:
- фокальный – патологические изменения затрагивают небольшой участок сетчатки, при этом центральная часть макулы обычно остается интактной;
- диффузный – поражения более обширные, при этом страдает и центральная часть макулы (как правило, всегда сопровождается клиническими проявлениями);
- кистозный – вариант отека, при котором в сетчатке формируются кисты, заполненные жидкостью (может быть изолированным или сочетаться с фокальным или диффузным отеком).
Симптомы
Снижение зрения при диабетическом макулярном отеке происходит постепенно. Полная слепота вследствие этого патологического процесса практически никогда не развивается. Однако из-за нечеткости восприятия зрительных образов пациент утрачивает способность выполнять работу на близком расстоянии.
К тому же, макулярный отек может сочетаться и с другими поражениями сетчатой оболочки, т.к. механизм диабетической ретинопатии одинаков (поражение сосудов микроциркуляторного русла).
Причины диабетического макулярного отека
Основная причина диабетического макулярного отека – это нарушение углеводного обмена. Вероятность этого осложнения повышена у пациентов со следующими факторами риска:
- длительное существование сахарного диабета, особенно в сочетании с поражением почек;
- отсутствие адекватной компенсации основного заболевания – важно контролировать не только гликемию, но и определять уровень гликозилированного гемоглобина (этот показатель отражает концентрацию глюкозы в крови за последние 3 месяца);
- наличие сопутствующей артериальной гипертензии – опасно как высокое давление, так и резкие подъемы и снижения, которые негативно сказываются на сосудах;
- холестериновый дисбаланс – опасно повышение холестерина в составе липопротеинов низкой и очень низкой плотности («вредный» холестерин) и снижение в составе липопротеинов высокой плотности («хороший» холестерин);
- ожирение и избыточная масса тела – всегда ассоциированы с плохим прогнозом течения сахарного диабета из-за наличия инсулинорезистентности (нечувствительности тканей к инсулину);
- курение и злоупотребление алкоголем – оказывают прямое повреждающее воздействие на сосуды.
Риски диабетического отека макулы выше у пациентов с отягощенной наследственностью (у ближайших родственников имелось подобное осложнение), у беременных женщин и людей с низким уровнем гемоглобина.
Диагностика
Для выявления диабетического макулярного отека проводится объективное офтальмологическое обследование с применением следующих методов диагностики:
- Визометрия – определение остроты зрения для косвенной оценки состояния сетчатой оболочки.
- Офтальмоскопия на фоне расширения зрачка – осмотр глазного дна с увеличением. Этот метод не позволяет оценить достоверное утолщение толщину сетчатки, однако позволяет выявить патологически измененные участки (отек, мягкие и твердые экссудаты, микроаневризмы, кровоизлияния) . Офтальмоскопия на сегодня по прежнему является «золотым» стандартом обследования пациентов, страдающих сахарным диабетом.
- Оптическая когерентная томография. Позволяет получать послойные срезы сетчатки, измерять высоту отека и исключать вовлечение стекловидного тела в патологический процесс. Ее результаты важны для планирования предстоящего лечения.
Консервативное лечение
Лечение макулярного отека проводится комплексно с привлечением профильных специалистов. Только при адекватной компенсации сахарного диабета и нормализации уровня артериального давления можно рассчитывать на успех консервативной терапии и хирургического вмешательства. Для подбора наиболее адекватного метода лечения офтальмологи в первую очередь учитывают толщину и структуру сетчатки.
Диабетический макулярный отек – это всегда вторичная патология, которая развивается на фоне сахарного диабета. Поэтому для адекватного лечения, в т.ч. хирургического, следует сдать сахар крови и проконсультироваться с эндокринологом. Врач поможет отрегулировать уровень глюкозы крови, подобрав оптимальный вид и дозу сахароснижающих таблеток или инсулина. Это предупредит повторный эпизод отека и позволит повысить эффективность специализированного офтальмологического лечения.
В некоторых случаях для ускорения рассасывания отека офтальмологи проводят интраветриальные инъекции, при которых лекарственный препарат направленного действия вводится в полость стекловидного тела. Таким образом свое терапевтическое действие медикамент оказывается в непосредственной близости к очагу поражения.
Оперативное лечение
Хирургическое лечение диабетического макулярного отека проводится, если толщина нейроэпителия менее 450 мкм. Малоинвазивная операция выполняется в амбулаторных условиях.
Хирургическое лечение заключается в микроимпульсной лазерной коагуляции центральной зоны сетчатки. Операция выполняется на желтом лазере Iridex 577. В современной офтальмологии это самый безопасный и эффективный метод лечения макулярного диабетического отека. Лазеркоагуляция заключается в воздействии на зону отека, что предупреждает дальнейшее прогрессирование отека и ускоряет рассасывание уже просочившейся жидкости, тем самым защищая сетчатку от вторичного повреждения.
Стоит отметить, что в некоторых случаях лазеркоагуляция временно противопоказана. Так, этот вид лечения не проводится у пациентов с некомпенсированным сахарным диабетом и некоррегированной артериальной гипертензией, а также при воспалении переднего отрезка глаза и помутнении оптических сред. На первоначальном этапе следует устранить перечисленные состояния, т.к. они повышают риск неудовлетворительного исхода лазерной коагуляции.
В тех случаях, когда стекловидное тело вовлечено в пролиферативный процесс и воздействует на сетчатку, проводится витрэктомия – операция по удалению стекловидного тела и пролиферативной ткани, которая вызывает тракционную отслойку сетчатки. Затем витреальную полость заполняют силиконом или газо-воздушной смесью, чтобы расправить сетчатку.
Экспертное мнение врача
Диабетический отек макулы – коварное осложнение, которое может протекать бессимптомно. Но из-за длительно существующего сдавления капиллярного русла внеклеточной жидкостью дополнительно присоединяются ишемические изменения. Ткани сетчатки оказываются в состоянии кислородного и энергетического голода. Вследствие ухудшения метаболизма некоторые клетки нейроэпителия могут даже погибнуть. Это все звенья одной цепочки, развивающиеся у пациентов с сахарным диабетом. Чтобы избежать подобного сценария, важно следить за уровнем сахара в крови и проходить скрининговые осмотры у окулиста. Многие диабетические осложнения можно предупредить с помощью современных консервативных и малоинвазивных методик в офтальмологии.
Хирург-офтальмолог, хирург-офтальмолог высшей категории, микрохирург, к.м.н., профессор РАЕ, Отличник Здравоохранения. Заведующая отделением офтальмологии в «СМ-Клиника» на ул. Ярославская

Профилактика
С целью профилактики осложнений со стороны сетчатки пациенты, страдающие сахарным диабетом, должны посещать офтальмолога минимум 1 раз в год даже в отсутствие жалоб. Чтобы предупредить развитие отека макулы, важно контролировать уровень сахара в крови и не допускать его подъема выше рекомендуемых эндокринологом значений. Помимо этого важно следить за уровнем артериального давления.
Американская диабетическая ассоциация рекомендует поддерживать уровень гликированного гемоглобина менее 7%, а артериальное давление ниже 130/80 мм рт.ст. При таких показателях вероятность развития отека макулы минимальна.
Реабилитация после хирургического лечения
В течение 2 недель после лазерного воздействия пациент должен придерживаться следующих правил:
- закапывать в глаза назначенные врачом противовоспалительные и антисептические капли;
- исключить посещение бани и сауны, прием горячего душа и ванны;
- исключить занятия интенсивным спортом и подъем тяжестей;
- исключить употребление алкогольных и газированных напитков;
- исключить работу вниз головой (на грядках, мытье пола руками и т.д.).
Сразу после лечения глаза оказываются более чувствительными к свету, чем обычно. Поэтому нуждаются в дополнительной защите. С этой целью рекомендуется носить солнцезащитные очки или шляпу с широкими полями. Следует воздержаться от загара.
Вопрос-ответ
Непосредственную терапию проводит офтальмолог, а для коррекции углеводного обмена привлекается эндокринолог.
В начале глаз обезболивают с помощью анестезирующих капель, а затем проводят саму процедуру. Может ощущаться легкое покалывание. В целом процедура безболезненная, но довольно яркая.
В отсутствие лечения диабетический изменений глазного дна может развиться отслойка сетчатки, которая трудно поддается лечению и может стать причиной полной утраты зрения. Поэтому чтобы не столкнуться с таким осложнением, пациенты с сахарным диабетом должны уделять особое внимание своим глазам и как минимум 1 раз в год (а при наличии жалоб – чаще), посещать офтальмолога.
Источники
Григорьева Н.Н. Современные методы диагностики диабетического макулярного отека. - Автореф. дисс. … канд. мед. наук: 14.00.08 / СПбГМУ им.акад.И.П.Павлова. - СПб., 2007. - 18 с.
Стандарты Международного Совета по Офтальмологии (International Council of Ophthalmology) по диабетической ретинопатии. 2014г.
Диагностика и лечение диабетической ретинопатии и диабетического макулярного отека. Федеральные клинические рекомендации. «Ассоциация врачей-офтальмологов». Москва, 2014г.


Лицензии

в соответствии с рекомендациями Минздрава



