Деформация Хаглунда
Общая информация
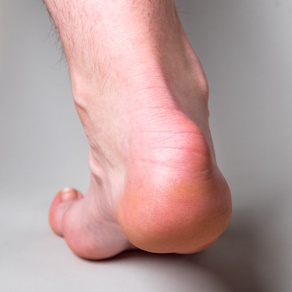
Деформация Хаглунда (синдром Хаглунда-Шинца) – вид остеохондропатии, характеризующийся появлением на задней части пяточной кости, чуть выше места прикрепления ахиллова сухожилия, остеофита или костного нароста. Эту патологию назвали по имени шведских ортопедов, впервые ее описавших в начале XX века. Пяточная кость самая крупная в ступне. Она является креплением для мощного ахиллова сухожилия, обеспечивающего полноценную работу голеностопного сустава, подошвенное сгибание стопs. Благодаря этому сухожилию человек может вставать на носки, прыгать, бегать.
Легкое скольжение сухожилия обеспечивает находящаяся над пяточной костью слизистая сумка (бурса). При регулярном травмировании сухожилия она воспаляется и теряет свою функциональность. В ответ на это происходит образование патологической хрящевой ткани и формирование аномального хряща как защитной структуры. Целью его появления должно быть укрепление зоны постоянного раздражения и улучшение скольжения сухожилия, но патологическое строение делает это невозможным.
Хрящ может расти годами, постепенно обрастая шипами, также травмирующими сухожилие. Таким образом, появляется замкнутый порочный круг. Из-за регулярных травм сухожилия в бугре пяточной кости постепенно развивается асептический (т.е. не связанный с инфекцией) некроз. Патология зарождается в детстве, постепенно развивается и проявляется клинически в подростковом возрасте. Чаще всего от нее страдают девочки-подростки.
Причины
Причины развития деформации Хаглунда окончательно не выяснены, однако специалисты выделяют ряд провокационных факторов, ускоряющих развитие этой патологии. К ним относятся:
- ожирение II-III степени;
- травматическое растяжение сухожилий;
- разрушение тазобедренных и коленных суставов;
- искривление голеней по варусному (О-образному) или вальгусному (Х-образному) типу;
- неправильная постановка ступни (поперечное и продольное плоскостопие, косолапость) и др. патологии.
Развитие аномального процесса в области пяточного бугра проявляется постепенно усиливающейся болезненностью, усиливающейся при нагрузке и движениях. Постепенно болевой синдром становится настолько выраженным, что человек вынужден ходить, опираясь только на переднюю часть стопы. Диагноз выставляют на основании клинических и рентгенологических признаков. Консервативное лечение этой патологии опорно-двигательной системы не всегда бывает эффективным, поэтому в большинстве клинических случаев пациентам назначают хирургическое вмешательство.
Классификация
Деформация пяточной кости Хаглунда-Шинца по МКБ-10 входит в категорию «Другие остеохондропатии» и имеет код М93. Эта патология в зависимости от распространения аномального процесса на одну или обе ноги, может быть односторонней и двусторонней. В ортопедии и травматологии условно выделяют пять стадий болезни Хаглунда-Шинца.
- Асептический некроз. Нарушается питание участка костной структуры, появляется очаг омертвения.
- Импрессионный (вдавленный) перелом. Некротизированный участок не способен выдерживать обычные нагрузки, поэтому в него «вдавливается» здоровая костная ткань.
- Фрагментация. Часть кости, подвергнувшаяся поражению, разделяется на отдельные обломки.
- Рассасывание тканей, подвергнувшихся некрозу.
- Репарация. На месте рассосавшихся некротизированных структур образуется соединительная ткань, которую впоследствии заместят новые костные структуры.
По клиническим проявлениям синдром Хаглунда может быть:
- неочевидным; деформация визуально плохо заметна, отсутствуют клинические и МРТ-признаки признаки конфликтной тенопатии (активное прогрессирование воспалительного процесса, сопровождающееся разрастанием остеофитов);
- очевидным; бугристость визуально яркая, присутствуют выраженные признаки конфликтной тенопатии (воспалительный процесс прогрессирует, постепенно приводя к деструкции тканей и разрыву сухожилия), бурсит на МРТ имеет разную выраженность;
- прячущимся; на заболевание указывают только клинические проявления конфликтной тенопатии, а МРТ-признаки каких-либо патологических изменений отсутствуют.
По месту локализации деформация Хаглунда-Шинца подразделяется пять вариантов:
- верхний тип — патологическая структура располагается только на верхушке бугра, а пяточная область внешне выглядит абсолютно нормально;
- верхне-латеральный тип — деформация захватывает верхушку пяточного бугра и верхнюю часть латерального фланга;
- «по дуге» — деформация локализовалась на верхушке и выраженно с боков;
- тотальный тип — аномалия, выражена примерно равномерно на верхушке и по бокам, практически «выдавливает» ахиллово сухожилие назад;
- атипичные варианты — визуально сходны с перечисленными формами, но имеют рентгенологические отличия: классическая бугристость, имеющая куполообразную или грибовидную форму, сочетается с полусвободным костным фрагментом.
Симптомы
Первоначально синдрома Хаглунда-Шинца принимают по внешним признакам за мозоль больших размеров. Этот аномальный нарост сначала мягкий, но постепенно начинает твердеть и воспаляться. Основным физическим признаком синдрома Хаглунда, присутствующим с самого начала, является сильная боль, появляющаяся в начале ходьбы. Обычно местом локализации болевых ощущений называют середину участка прикрепления ахиллова сухожилия к пяточной кости.
После начала воспалительного процесса в ахилловом сухожилии и бурсе к болевому синдрому добавляются дополнительные признаки:
- отечность и покраснение тканей;
- появление в зоне поражения волдырей;
- боли при ходьбе, а затем и в состоянии покоя;
- неприятные ощущения при прикосновении к наросту;
- болезненность и дискомфорт при снятии и надевании обуви.
На рентгеновском снимке хорошо видна «высокая пяточная кость», поверхность которой покрыта шипами. Чаще всего до появления сильных болей люди воспринимают эту патологию как обычный косметический дефект. Именно признаки выраженной болезненности и воспаления, сопровождающиеся явными трудностями при выборе обуви, заставляют обращаться к врачу.
Диагностика
Диагноз синдрома Хаглунда может поставить только квалифицированный и опытный ортопед, так как симптоматика этой патологии имеет сходство с ревматоидным артритом и бурситом ахиллова сухожилия. Кроме этого, затруднения в диагностике вызывает длительное скрытное течение патологического процесса. Во время бессимптомного периода заболевание становится случайной находкой при проведении рентгена по поводу выявления другой патологии.
Важное значение для диагностики и лечения синдрома Хаглунда имеет сопровождающая его тендопатия ахиллова сухожилия (боли, отечность, нарушения функционирования).
Опытный специалист легко заподозрит развитие деформации Хаглунда по следующим клиническим признакам, являющимся несомненными диагностическими критериями:
- признаки ахиллобурсита;
- выраженный пяточный бугор;
- ноющая, острая или разлитая боль в области остеофита.
При наличии у пациента подобной клинической симптоматики врач ставит предварительный диагноз синдрома Хаглунда и для его подтверждения и уточнения назначает ряд диагностических оптических исследований. В протокол диагностики этой остеохондропатии включают:
- рентгенографию, позволяющую определить точные размеры и локализацию остеофита, обнаружить места локализации размягченных костных участков с неоднородной структурой;
- УЗИ, дающее возможность отличить соответствующие этой патологии деформации от патологических изменений, сопровождающих другие заболевания опорно-двигательной системы;
- МРТ, вспомогательная методика, позволяющая визуализировать аномальное уплотнение и получить ряд дополнительных данных, необходимых для разработки полноценного протокола лечения.
Чтобы дифференцировать деформацию Хаглунда с бурситом пятки, туберкулезом кости, остеомиелитом, острыми воспалениями, онкологическими процессами, имеющими сходную симптоматику, пациентам дополнительно назначают ряд лабораторных исследований.
Операции при деформации Хаглунда
Методом выбора, позволяющим достигнуть отличных долговременных результатов при синдроме Хаглунда-Шинца, большинство ортопедов считает хирургическое вмешательство. Тактические подходы, объемы и сложность операции имеют непосредственную зависимость от степени и формы изменения костной структуры. Чаще всего хирургическое вмешательство при этой патологии заключается в удалении экзостоза (костно-хрящевой деформации). Это позволяет:
- купировать болевой синдром;
- уменьшить процесс воспаления;
- снизить давление на сухожилие и суставную сумку.
В некоторых клинических случаях во время хирургического вмешательства дополнительно иссекают воспаленную суставную сумку и кистозные новообразования.
Наиболее действенная мерой для устранения патологического выроста – малоинвазивная артроскопия. Эта операция по удалению деформации Хаглунда пяточной кости одновременно включает в себя диагностику и лечение. Тактика хирургического вмешательства включает несколько последовательных этапов:
- Пациенту вводят выбранный по показаниям наркоз.
- В зоне вмешательства делают 2 небольших прокола. Через них вводят артроскоп с микрокамерой, позволяющей вывести изображение операционного поля на монитор, и микрохирургические инструменты.
- Хирург проводит необходимые манипуляции по иссечению патологического участка, наблюдая за операционным процессом на экране монитора.
В случае наличия у пациента высокого свода стопы ему выполняют клиновидную остеотомию пяточной кости. Эта разновидность операции предусматривает предварительное выпиливание клина на задней поверхности пяточной кости с дальнейшим скреплением оставшихся частей друг с другом титановыми винтами. Это позволяет уменьшить патологический угол и устранить сильное давление на сухожилие.
Мнение врача
Часто встречаются вопросы пациентов о том, что такое деформация Хаглунда пяточной кости, насколько она опасна и как ее лечить. Если сказать проще, это патологический вырост на пятке, причиняющий человеку сильные боли не только при одевании обуви, которая его сдавливает, но и при совершении любых действий, вызывающих даже незначительное напряжение. Кроме этого, асептический некротический процесс провоцирует замещение губчатой структуры пяточной кости фиброзными рубцовыми очагами, что приводит к нарушению кровообращения всей стопы и многочисленным переломам.
Манифест патологического процесса приходится на подростковый возраст, поэтому родителям нужно внимательнее относиться к общему состоянию своих подрастающих детей. Заметив появление у ребенка тревожных признаков, нужно немедленно обратиться к ортопеду. Раннее лечение патологии позволит быстро восстановить нормальное функционирование стоп и избежать развития такого неприятного для девочки-подростка последствия болезни, как косолапость.
Врач травматолог-ортопед

Реабилитация
В послеоперационный период нужно неукоснительно выполнять все врачебные рекомендации. Реабилитационные мероприятия каждому пациенту назначают индивидуальною. Стандартные рекомендации:
- носить только ортопедическую обувь;
- обеспечить ногам полный покой, чтобы быстрее спала отечность;
- исключить любые физические нагрузки на стопу в течение 1 месяца;
- пользоваться назначенными врачом мазями, ускоряющими регенерацию тканей.
После операции по устранению деформации Хаглунда рекомендуется также тейпирование стопы (наложение специальных эластичных пластырей).
Вопросы и ответы
Если требуется оперативное лечение обеих стоп, лучше проводить их через определенный временной промежуток. Это позволить сохранить возможность самостоятельно передвигаться в послеоперационный период. Принимать окончательное решение нужно совместно с ортопедом, основываясь на конкретной клинической ситуации.
Категорично нет. Лечение этой патологии должно быть комплексным, в обязательном порядке включающим хирургическое вмешательство. Применение народных средств при этом заболевании – пустая трата времени.
Да, особенно если такую обувь носит девочка-подросток с несформированными полностью костями стопы.
Хотя часто можно услышать о том, что при этой патологии применяется в основном консервативная терапия, это утверждение не соответствует истине. Да, такое лечение рекомендует себя достаточно хорошо, но в основном как послеоперационная, закрепляющая достигнутые операцией результаты, тактика.
Видео
Источники
Середа А.П., Кавалерский Г.М. Синдром Хаглунда: историческая справка и систематический обзор. Травматология и ортопедия России. 2014.
Ефименко Н.А., Грицюк А.А., Середа А.П. Диагностика разрывов ахиллова сухожилия. Клиническая медицина. 2011.
Тучков В.Е., Суздалева И.А., Кузнецова О.В., Самойлов А.С., Середа А.П. Кинезиологическое тейпирование в лечебной практике. М.: ФМБЦ им. А. И. Бурназяна, 2017.
Середа А.П., Анисимов Е.А. Инфекционные осложнения после хирургического лечения спортивной травмы ахиллова сухожилия. Медицина экстремальных ситуаций. 2015.

Лицензии

в соответствии с рекомендациями Минздрава



